PHẪU THUẬT NỘI SOI QUA LỖ LIÊN HỢP ĐIỀU TRỊ THOÁT VỊ ĐĨA ĐỆM CỘT SỐNG THẮT LƯNG
Việc sử dụng nội soi điều trị bệnh lý cột sống bắt đầu áp dụng vào năm 1931 bởi tác giả Burman ở NewYork. Phương pháp lấy đĩa đệm nội soi qua lỗ liên hợp được Hijikata (Nhật Bản) mô tả đầu tiên vào năm 1972 và được Kambin.P phát triển trở thành phương pháp khá phổ biến hiện nay trên thế giới. Phương pháp này cũng được một số tác giả như Anthony Yeung, Martin Knight, Sang Ho Lee, Thomas Hoogland ủng hộ. Hiện nay, với hệ thống nội soi mới nhất cho phép lấy được cả các thoát vị đã vỡ và di rời trong ống sống, điều mà trước kia mọi người nghĩ là chỉ có mổ mở mới giải quyết được.
Tại Việt Nam, Bệnh viện Việt Đức đã triển khai các can thiệp tối thiểu điều trị thoát vị đĩa đệm như dùng sóng cao tần để tạo hình nhân nhày, phẫu thuật ít xâm lấn sử dụng hệ thống ống nong và hiện đang triển khai phẫu thuật nội soi trong điều trị thoát vị đĩa đệm cột sống thắt lưng. Đây là một phẫu thuật mới áp dụng ở Việt Nam, là nhu cầu của rất nhiều bệnh nhân.
Nhìn chung phẫu thuật nội soi đem lại nhiều ưu điểm như: thời gian nằm viện ngắn (1-2 ngày), phương pháp mổ an toàn (vì bệnh nhân tỉnh nên khi dụng cụ chạm hoặc cạnh tổ chức thần kinh sẽ thấy đau hoặc tê chân), sau mổ đau rất ít (vì tổn thương phần mềm ít nhất), bảo vệ được các thánh phần phía sau của cột sống (không làm mất vững). Tuy nhiên phẫu thuật chỉ nên áp dụng cho các trường hợp thoát vị thể lỗ liên hợp, ngoài lỗ liên hợp, thể trung tâm lệch bên, không có hẹp ống sống kèm theo, không mất vững cột sống. Chống chỉ định trong các trường hợp thoát vị quá to gây chèn ép đuôi ngựa, thoát vị thể trung tâm, hẹp ống sống, mất vững cột sống.
Phẫu thuật nội soi không những chỉ lấy nhân thoát vị mà trong tương lai còn có thể ứng dụng phẫu thuật các bệnh lý khác như: Hẹp ông sống vùng lỗ liên hợp, nghách bên. Hội nghị thế giới về kỹ thuật phẫu thuật cột sống ít xâm lấn lần thứ nhất tổ chức ở Ha-Oai, Mỹ tháng 3/2008 là một minh chứng rõ rệt. Rất nhiều báo cáo về ứng dụng của nội soi qua lỗ liên hợp trong phẫu thuật giải ép các trường hợp hẹp ống sống ngách bên, hẹp lỗ liên hợp đã được báo cáo và cho kết quả rất khả quan.
Tiêu chuẩn lựa chọn bệnh nhân phẫu thuật:
Gồm các bệnh nhân thoát vị đĩa đệm cột sống thắt lưng có đủ các điều kiện sau:
– Người trưởng thành
– Trên lâm sàng có dấu hiệu chèn ép rễ thần kinh
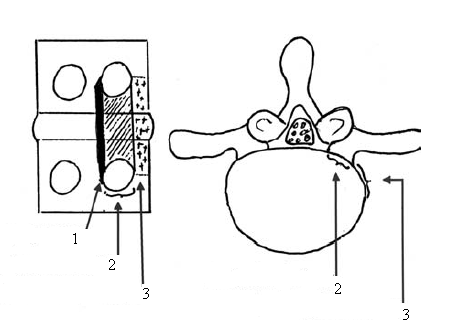
– Trên hình ảnh cộng hưởng từ : là các thoát vị thể bên, thể lỗ liên hợp, thể ngoài lỗ liên hợp theo phân loại của Kambin.
– Bị thoát vị ở một mức
Tiêu chuẩn loại trừ bệnh nhân
– Không đưa vào các bệnh nhân bị các tổn thương kèm theo như: mất vững cột sống, trượt đốt sống, hẹp ống sống, u đốt sống, u tủy sống…
– Không đưa vào các bệnh nhân thoát vị đĩa đệm gây chèn ép đuôi ngựa, chèn ép rễ hai bên.
– Không đưa vào các bệnh nhân có bệnh lý toàn thân nặng như : đái đường, suy gan, suy thận vì ảnh hưởng đến kết quả điều trị.
Các bước của kỹ thuật
-
Chuẩn bị dụng cụ: Hệ thống nội soi cột sống bao gồm : kim dẫn đường, canuyl để luồn vào theo, qua đó thao tác phẫu thuật, màn hình video để quan sát, các dụng cụ để mài xương, thăm rễ, lấy đía đệm. Dao đốt lưỡng cực để cầm máu.
-
Chuẩn bị bệnh nhân :
– Giải thích kỹ cho bệnh nhân về tình trạng bệnh, kỹ thuật mổ, các nguy cơ và biến chứng có thể xảy ra trong và sau mổ.
-
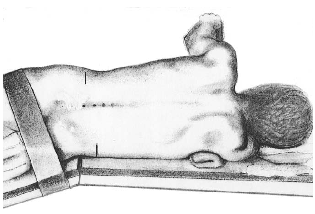
Tư thế bệnh nhân : Nằm nghiêng về bên đối diện bên cần mổ hoặc nằm sấp, kê gối độn ở hai gai chậu trước trên và ngực.Nằm nghiêng sẽ làm mở rộng lỗ liên hợp giúp cho phẫu thuật được thuận lợi hơn, nhất là vùng L5S1, nơi lỗ liên hợp rất nhỏ.
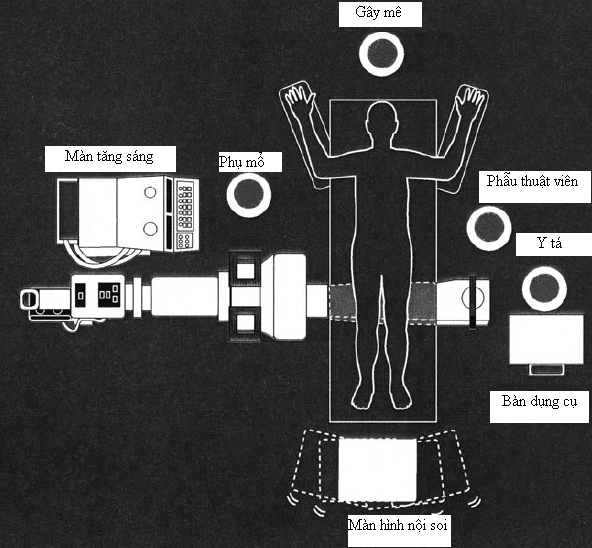
– Chuẩn bị dụng cụ : Y tá dụng cụ sẽ chuẩn bị các dụng cụ cần thiết cho phẫu thuật nội soi. Màn tăng sáng được chuẩn bị sẵn sàng.
-
Quy trình kỹ thuật mổ nội soi lấy đĩa đệm thắt lưng qua lỗ liên hợp
Thì 1: Xác định điểm vào. Điểm vào rất quan trọng. Nếu gần đường giữa quá , ống nội soi sẽ khó vào được ống sống, nếu xa quá có thể chọc vào các tạng trong ổ bụng. Thông thường đối với L5S1, khoảng cách này là 13-14 cm và đối với cột sống thắt lưng là 12 cm. Điểm vào được xác định là điểm giao của 2 đường thẳng : một đường thẳng song song với cột sống và cách đường gai sống như đã miêu tả. Đường thẳng kia được xác định nhờ một kim kischner đặt phía bên của bệnh nhân , sau đó chụp cột sống nghiêng để xác định kischner đó nằm song song với khe đĩa đệm cần phẫu thuật.
Thì 2: Dùng kim dẫn đường chọc vào đĩa đệm ở vùng tam giác an toàn, bơm thuốc cản quang kiểm tra. Vô cảm : Gây tê tại chỗ bằng xylocin 2% . Gây tê từ nông vào sâu dựa trên C-arm để tê vào vùng tam giác an toàn.
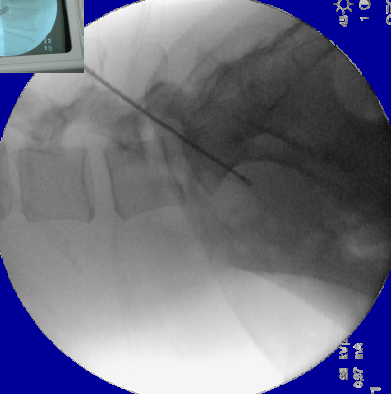
Hướng chọc sẽ chếch xuống dưới theo hướng của kim vào khe đĩa đệm. Trên phim nghiêng, đầu kim sẽ vào lỗ liên hợp ở phía sát bờ trên cuống sống, cảm nhận được sự đàn hồi của vòng xơ rồi chọc kim vào đĩa đệm. Chụp đĩa đệm cản quang để khẳng định là kim đã vào đúng đĩa đệm
Thì 3: Dùng hệ thống ống nong , theo kim dẫn đường để nong vết mổ
Thì 4 : Doa, làm rộng phần bờ trên lỗ liên hợp

Thì 5: Lắp đặt hệ thống Canule, kiểm tra vị trí ống canule trên C-arm:
Độ sâu và hướng của canule tùy thuộc vào vị trí thoát vị và vùng thoát vị. Về nguyên tắc ống nội soi phải ngay trên khối thoát vị mới có thể lấy được. Vì vậy nếu như là thoát vị cạnh bên , canule phải nằm ở đường trong cuống, còn thoát vị lỗ liên hợp và ngoài lỗ liên hợp chỉ cần nằm ở đường giữa cuống. Nếu khối thoát vị di rời hướng lên trên hoặc xuống dưới thì canule phải hướng theo khối thoát vị đó.
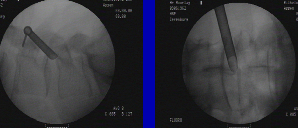
Thì 6: Lắp đặt hệ thống nội soi, đường camera, đường nước vào và ra, chỉnh màn hình nội soi.
Thì 7: Phẫu thuật nội soi lấy đĩa đệm thoát vị. Sử dụng đầu soi camera 70 độ, điều chỉnh hợp lý hướng của đầu canule ở lỗ liờn hợp để cú thể xác định được khối thoát vị, rễ ngang nằm trong ống sống và rễ ra thần kinh. Tốt nhất là sử dụng chất nhuộm màu xanh lẫn với thuốc cản quang ở thì chụp đĩa đệm để thuận lợi cho việc lấy nhân thoát vị. Tổ chức thần kinh không ngấm thuốc màu xanh.
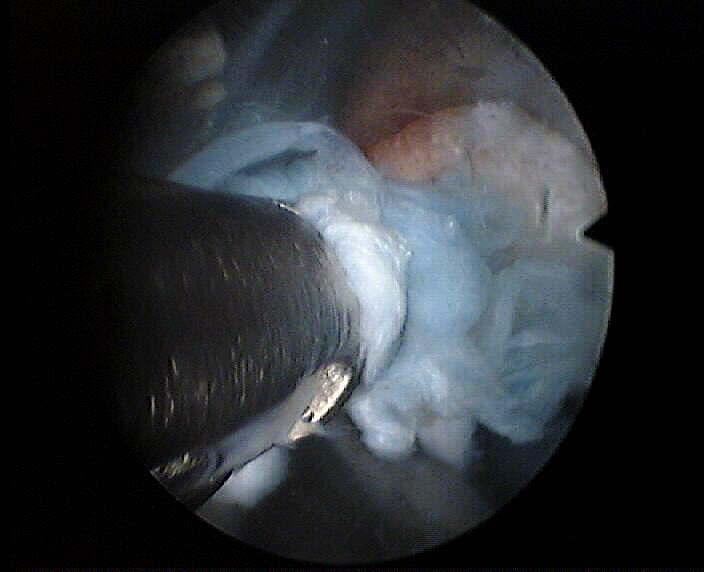
Thì 8: Kiểm tra rễ, sự di động của rễ và triệu chứng lõm sàng cuả bệnh nhân.
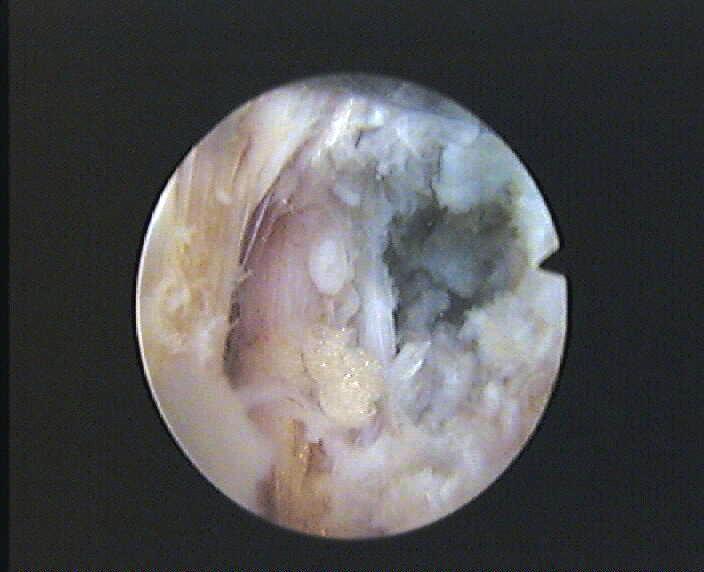
-
Trong suốt quá trình mổ bệnh nhân sẽ tỉnh và khi có biểu hiện tê chân hoặc đau chân nghĩa là đang động chạm hoặc gần cạnh thần kinh. Đây là phần hết sức lưu ý trong khi phẫu thuật.
-
Phục hồi chức năng sau mổ : sau mổ bệnh nhân nằm gác cao chân. Sau 1 ngày có thể đi lại và ra viện.
Đánh giá sau mổ và khi khám lại sau 1 tháng, 3 tháng, 6 tháng, 1 năm và 2 năm.
(Nguồn: Nguyễn Văn Thạch và cộng sự (2011) “Nghiên cứu thực trạng, các yếu tố nguy cơ và các phương pháp điều trị thoát vị đĩa đệm cột sống” Đề tại độc lập cấp nhà nước, Bệnh viện HN Việt Đức)



