TỔNG QUAN
Xu hướng nghiên cứu và ứng dụng những kỹ thuật can thiệp ít xấm lấn vào điều trị các bệnh lý đang được triển khai mạnh mẽ ở tất cả các chuyên ngành trong đó có cả các bệnh lý về cột sống, đặc biệt là điều trị thoát vị đĩa đệm. Với gây tê tủy sống hoặc tê tại chỗ, tỷ lệ tai biến thấp, tổn thương phần mềm tối thiểu, mất máu ít, giảm thời gian nằm viện, các kỹ thuật mổ ít xâm lấn đang ngày càng được áp dụng rộng rãi và mang đến những kết quả rất khả quan, mở ra những triển vọng lớn trong tương lai.
|
|
|
|
Dưới đây chúng tôi xin trình bày tổng quan về các phương pháp đã và đang áp dụng tại khoa Phẫu thuật cột sống-BV Việt Đức.
LẤY NHÂN THOÁT VỊ ĐĨA ĐỆM TỰ ĐỘNG QUA DA
(AUTOMATED PERCUTANEOUS LUMBAR DISCECTOMY)
-
-
Tổng quan
-
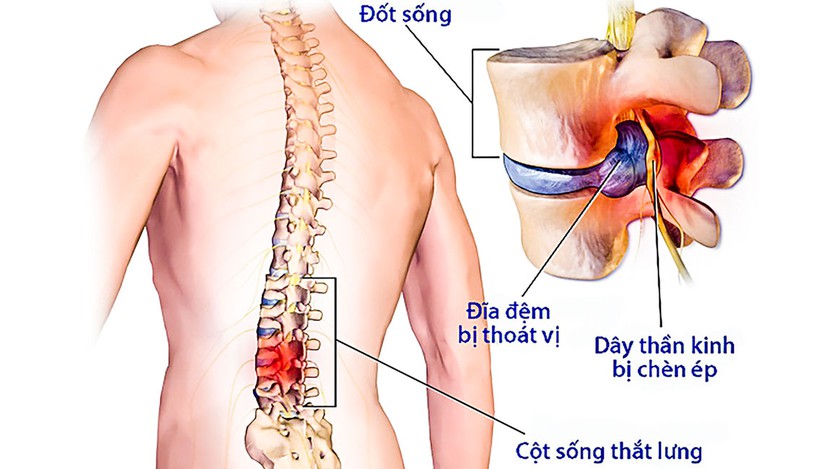
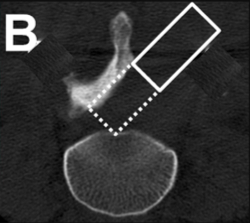
Đây là một trong những kỹ thuật lấy nhân thoát vị ít xâm lấn đầu tiên, và lần đầu được mô tả bởi tác giả Hijikata vào năm 1975 . Gần 10 năm sau, Onik cùng cộng sự đã hoàn thiện kỹ thuật và đưa váo áp dụng rộng rãi để điều trị cho các trường hợp bị thoát vị đĩa đệm. Nguyên lý của kỹ thuật là thông qua một ống nong qua da, bên trong có một dụng cụ để cắt đi những “mẫu” thoát vị và một hệ thống tạo dòng nước tự động vào ra theo một chiều, sau khi tiếp xúc đĩa đệm, phần nhân thoát vị sẽ được cắt bỏ và tự động đẩy ra ngoài nhờ dòng nước. Sau khi phần nhân thoát vị bị lấy đi, rễ thần kinh sẽ được giải chèn ép, áp lực nội đĩa giảm, qua đó đĩa đệm tự co lại. Ngoài ra thông qua quá trình lấy nhân thoát vị, phản ứng viêm vùng rễ bị chèn ép sẽ được hạn chế, từ đó giảm triệu chứng đau và kích thích rễ thần kinh.
-
-
Chỉ định
-
-
Thoát vị đĩa đệm có biểu hiện chèn ép rễ thần kinh trên lâm sàng kèm theo hình ảnh thoát vị tương ứng trên phim cộng hưởng từ.
-
Ưu thế với những thoát vị trung tâm (gần đường giữa).
-
-
Chống chỉ định
-
-
Thoát vị đã rách bao xơ
-
Thoát vị gây hẹp > 50% đường kính ống sống
-
Thoát vị kèm mất vững cột sống
-
-
Ưu điểm
-
-
An toàn
-
Sẹo mổ nhỏ
-
Ít làm tổn thương các cấu trúc giải phẫu.
-
Mất máu ít
-
Thời gian nằm viện ngắn (24-48h)
-
-
Nhược điểm
-
-
Chỉ định chặt chẽ
-
Kinh nghiệm phẫu thuật viên
-
Số lượng bệnh nhân hạn chế
-
-
Tai biến, biến chứng
-
-
Ít gặp, có thể có tổn thương rách màng cứng, tổn thương rễ thần kinh.
-
Nhiễm trùng vết mổ ít gặp
ĐIỀU TRỊ TVĐĐ CSTL BẰNG NỘI SOI QUA LỖ LIÊN HỢP VÀ QUA ĐƯỜNG LIÊN CUNG SAU
-
-
Tổng quan
-
Việc sử dụng nội soi điều trị các bệnh lý về cột sống bắt đầu từ những năm 1931 tại New York – Mỹ bởi tác giả Burman, và lần đầu tiên năm 1972 tác giả Hijikata đã mô tả kỹ thuật lấy nhân thoát vị đĩa đệm qua nội soi lỗ liên hợp. Kambin đã phát triển kỹ thuật để trở thành phương pháp khá phổ biến hiện nay trên thế giới. Hiện nay, với hệ thống nội soi mới nhất cho phép lấy được cả các thoát vị đã vỡ và di rời trong ống sống, điều mà trước kia chỉ có mổ mở mới giải quyết được.
Tại Việt Nam, từ 6 năm nay Bệnh viện Việt Đức đã triển khai phẫu thuật nội soi lấy nhân thoát vị qua lỗ liên hợp và nội soi qua đường liên cung sau để điều trị các trường hợp thoát vị đĩa đệm cột sống thắt lưng, bước đầu cho kết quả khả quan.
-
-
Ưu điểm
-
-
Không cần gây mê hoặc gây tê tủy sống, chỉ gây tê tại chổ.
-
Thời gian nằm viện ngắn (1-2 ngày)
-
An toàn ( vì BN tỉnh nên khi dụng cụ chạm các thành phần thần kinh BN sẽ đau hoặc tê chân)
-
Hạn chế sẹo dính sau mổ
-
Sau mổ đau ít
-
Ít tổn thương các thành phần của cột sống
-
Thẩm mỹ (sẹo mổ khoảng 1 cm)
-
-
Nhược điểm
-
-
Chỉ định chặt chẽ
-
Nguy cơ độc hại do sử dụng máy chụp tia X nhiều trong mổ
-
Cần kinh nghiệm phẫu thuật viên và phương tiện
-
Đắt tiền
-
-
Chỉ định
-
-
Các trường hợp BN được chẩn đoán TVDD có chỉ định phẫu thuật.
-
Với phẫu thuật nội soi qua lỗ liên hợp, thoát vị L5S1 chỉ định chặt chẽ, khó khăn nếu xương chậu cao.
-
Với phẫu thuật nội soi qua đường liên cung sau, ưu thế lại là những trường hợp thoát vị vùng L5S1 và có khoảng gian cung sau rộng.
-
-
Chống chỉ định
-
-
Thoát vị thể trung tâm
-
Hẹp ống sống, mất vững cột sống kèm theo
-
Thoát vị quá to gây chèn ép đuôi ngựa
-
Các chống chỉ định chung của phẫu thuật cột sống như bệnh lý nội khoa tiến triển (suy tim, suy gan thận, đái tháo đường chưa ổn định..)
-
-
Tai biến, biến chứng
-
-
Với đường mổ nội soi qua lỗ liên hợp, tổn thương ruột khi hệ thống kim dẫn đường đi ra quá nhiều phía trước đã được ghi nhận trong y văn, nguy cơ tổn thương rễ thần kinh trong quá trình doa lỗ liên hợp và lấy nhân thoát vị, tuy nhiên hai biến chứng này ít gặp.
-
Chảy máu trong mổ do tổn thương tĩnh mạch dưới màng cứng có thể gây khó khăn cho quá trình mổ tuy nhiên biến chứng này có thể được kiểm soát khi có dao đốt điện trong mổ.
-
Nhiễm trùng sau mổ rất ít gặp.
PHẪU THUẬT LẤY THOÁT VỊ QUA HỆ THỐNG ỐNG NONG
-
-
Tổng quan
-
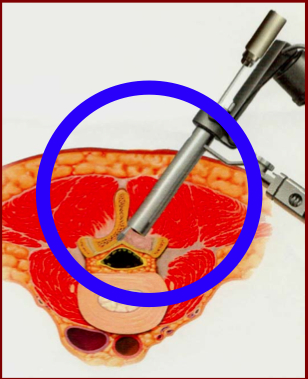
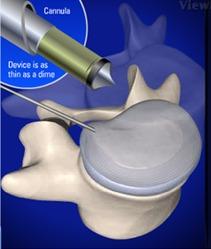
Việc sử dụng hệ thống ống nong (Mimimally Exposure Tubular Retractor-METRx) vào phẫu thuật lấy thoát vị đĩa đệm cột sống ít xâm lấn lần đầu tiện được hãng Medtronic – Hoa Kỳ lần đầu tiên áp dụng vào năm 1997 và đến năm 1998 các tác giả ở Mỹ đã thông báo những ca đầu tiên. Nguyên lý của phẫu thuật là tạo một phẫu trường với ánh sáng lạnh đặc biệt thông qua một hệ thống ống nong tăng dần về kích thước đường kính, tối đa là 24,8 mm. Vì vây cho phép chúng ta có một phẫu trường tốt nhất cho cuộc mổ nhưng vẫn hạn chế đến mức tối đa các tổn thương giải phẫu do chỉ phải sử dụng hệ thống các ống nong để vào vùng có nhân thoát vị.
Tại Khoa phẫu thuật cột sống-BV Việt Đức, phẫu thuật lấy nhân thoát vị cột sống thắt lưng qua hệ thống METRx đã được đưa vào áp dụng từ tháng 10/2008, và đến thời điểm hiện tại đã có hơn 500 bệnh nhân được phẫu thuật, cho kết quả rất khả quan.
-
-
Chỉ định
-
-
Những bệnh nhân được chẩn đoán xác định thoát vị đĩa đệm cột sống thắt lưng có chỉ định phẫu thuật.
-
-
Chống chỉ định
-
-
Thoát vị ở nhiều tầng đĩa đệm
-
Thoát vị đĩa đệm tái phát sau mổ mở
-
Thoát vị đĩa đệm kèm mất vững cột sống (trượt, sau chấn thương..)
-
Các chống chỉ định chung của phẫu thuật cột sống như bệnh lý nội khoa tiến triển (suy tim, suy gan thận, đái tháo đường chưa ổn định.
-
-
Ưu điểm
-
-
Đường rạch da nhỏ (1,5-2 cm)
-
Mất máu không đáng kể
-
Thời gian nằm viện ngắn, sử dụng ít thuốc giảm đau sau mổ.
-
-
Nhược điểm
-
-
Cần trang thiết bị với bộ dụng cụ và ánh sáng
-
Đắt tiền
-
-
Tai biến, biến chứng
-
-
Tổn thương rễ thần kinh, rách màng cứng (ít gặp)
|
|
|
|
Sử dụng hệ thống ống nong METRx lấy nhân thoát vị đĩa đệm |
|
ĐIỀU TRỊ TVĐĐ CSTL BẰNG SÓNG CAO TẦN
-
-
Tổng quan
-
Sóng cao tần ứng dụng công nghệ Coblation đã được áp dụng vào điều trị thoát vị đĩa đệm cột sống từ năm 2001 bởi hai tác giả Singh.V và Derby.R. Hiện nay phương pháp sử dụng sóng cao tần điều trị thoát vị đĩa đệm cột đã được hiệp hội thuốc và dược phẩm Hoa Kỳ (FAD) công nhận. Với tác dụng làm phân hủy, bốc hơi một phần nhân nhầy đĩa đệm, giảm áp lực nội đĩa, từ đó giúp phần thoát vị tự co lại (khi đĩa đệm chưa rách bao xơ), giảm chèn ép cho những trường hợp thoát vị nhỏ. Mặt khác, sóng cao tần giúp cân bằng các rối loạn vật lý, hóa học tại vị trí thoát vị bị chèn ép, góp phần làm giảm triệu chứng kích thích rễ cũng như đau cột sống.
Tại bệnh viện Việt Đức, sóng cao tần bắt đầu được áp dụng từ năm 2007 và bước đầu cho những kết quả khả quan. Bệnh nhân có thể được xuất viện trong ngày với vết mổ gần như không đáng kể là những ưu việt của phương pháp này.
-
-
Ưu điểm
-
-
Không cần gây mê hoặc gây tê tủy sống, chỉ gây tê tại chổ.
-
Thời gian nằm viện ngắn (có thể ra viện trong ngày)
-
An toàn
-
Hầu như không đau sau mổ
-
Ít tổn thương các thành phần của cột sống
-
Thẩm mỹ (vết mổ chỉ là vết kim chọc)
-
-
Nhược điểm
-
-
Chỉ định rất chặt chẽ
-
Nguy cơ độc hại do sử dụng máy chụp tia X nhiều trong mổ
-
Cần kinh nghiệm phẫu thuật viên
-
Đắt tiền
-
-
Chỉ định
-
-
Triệu chứng lâm sàng chèn ép rễ thần kinh kèm tương ứng trên phim cộng hưởng từ thoát vị thể lồi bên, chưa rách bao xơ, thoái hóa đĩa đệm độ II, III, và bệnh nhân đã điều trị nội khoa đúng phác đồ 6 tuần không cải thiện.
-
-
Chống chỉ định
-
-
Thoát vị đã rách bao xơ
-
Thoát vị kèm thoái hóa đĩa đệm nặng (độ IV, V)
-
Thoát vị kèm hẹp ống sống
-
Thoát vị to vượt quá 1/3 đường kính trước sau ống sống
-
Thoát vị sau chấn thương, thoát vị kèm mất vững cột sống.
-
Các chống chỉ định chung của phẫu thuật cột sống như bệnh lý nội khoa tiến triển (suy tim, suy gan thận, đái tháo đường chưa ổn định..)
-
-
Tai biến, biến chứng
-
-
Đau rát, tụ máu vị trí chọc kim
-
Kim chọc vào rễ thần kinh, mạch máu
-
Viêm đĩa đệm sau mổ
-
Gãy đầu que chọc
|
|
|
|
Sử dụng công nghệ Coblation để tạo hình nhân nhầy đĩa đệm |
|